新型コロナウイルス(SARS-CoV-2)のRT-PCRを使った検査には、感染の兆候が出てからの時期とサンプル取得の方法がクリティカルだ
新型コロナウイルス(SARS-CoV-2)の検査には、RT-PCRがGold Standardになっています。
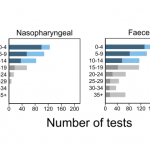
しかし、RT-PCRの結果については、気を付ける必要があります。感染の兆候が表れてから、4日目位までは鼻咽頭からのRT-PCR検査の信頼性は高いのですが、10日を過ぎてしまうと検出能力が落ちてしまい、偽陰性になる非常に確率が高くなります。
それに対して、糞便からの検査は、感染初期には信頼性は高くはないのですが、感染して日数が経ってもウイルスを検出することが可能であり、最終的にウイルスが排除されたかどうかまで判断するには、鼻咽頭からのサンプル取得よりも糞便を使う方が良いという結果になっています。
https://bmcmedicine.biomedcentral.com/articles/10.1186/s12916-020-01810-8
この図において、ダークブルーとダークグレーは、感染後2週間前、2週間後のウイルス検出をそれぞれ示し、ライトブルーとライトグレーは偽陰性を示します。